При наличии клинических проявлений - диагнос- тика, определение причин нарушений гемостаза Перед инвазивной процедурой (операция и др.) – оценка риска кровотечения или тромбоза Контроль лечения препаратами, влияющими на гемостаз (антикоагулянты прямого и непрямого действия, тромболитические и антиТЦ препараты, ингибиторы протеаз…) Цели исследования гемостаза Очень важен клинический этап - определение склон- ности к геморрагиям или тромбозам.

Преаналитический этап исследования гемостаза Исследование ТЦ гемостаза: за день до сдачи крови избегать стрессов, физических нагрузок, смены режима дня, изменений в питании, приема алкоголя. Максимально аккуратная венепункция, жгут – не более 1 мин! Стараться не брать кровь из внутривенного катетера! Взятую кровь в закрытой пробирке как можно быстрее обработать для получения плазмы (1 ч; для ПВ – до 24 ч). Плазму хранить при комнатной t o до 4 ч, иначе – заморозить. Учесть действие вводимых лекарств (гепарина); после инфузии выждать не менее 1 ч (если возможно). Недобор крови избыток цитрата, замедление свертывания

Стабильность аналитов при исследовании гемостаза АЧТВ, отдельные факторы – до 2-4 час при комнатной t о (при гепаринотерапии – до 1 час) Тромбоциты – до 2-4 час при комнатной t о. Не охлаждать! D-димер в цитратной и гепарин. плазме – до 8 час. при комн. t о. ПВ / МНО (плазма, цельная кровь) – до 24 час только при комн. t о. фибриноген, антитромбин III, протеин С в цитратной плазме, фактор Виллебранда в ЭДТА-плазме, гомоцистеин в ЭДТА- флюоридной плазме, антикардиолипиновые антитела в сыворотке - не менее суток при комн. t о.


1. Наклонность к кровотечениям (в том числе у родственников) 2. Наклонность к тромбозам (инфаркты, инсульты, ТЭЛА, венозные / артериальные тромбозы и др., в т.ч. у родственников) 3. Тромбогеморрагические проявления (ДВС) 4. Выраженных нарушений гемостаза нет, но предполагается инвазивное вмешательство, в т.ч. хирургическая операция 5. Пациент принимает препараты, влияющие на свертывание (гепарин, варфарин, фибринолитики, антиТЦ препараты…) Что может наблюдаться у пациента?


Чуть-чуть клиники… Кровотечение из слизистых оболочек – типичный признак тромбоцитарных расстройств. Кровоизлияния в мягкие ткани - типичный признак коагуляционных нарушений. Кровотечение из пупочного канатика, «отложенные» и затяжные кровотечения могут быть признаком недостаточности ф. XIII. Мультилокусные одновременные кровотечения – при острой системной коагуляционной патологии или гиперфибринолизе. Armando Tripodi 2008

1. Провести глобальный тест гемостаза – ВСК / ВАС, тромбоэластография, тромбодинамика - экспресс-исследование 2. Оценить тромбоцитарное звено гемостаза (время кровотечения, количество и агрегация ТЦ) 3. Оценить коагуляционное звено гемостаза (АЧТВ, ПВ / ПО / МНО, фибриноген / ТВ, отдельные факторы, антикоагулянты, фибринолиз…) При склонности к кровоточивости можно:

Кровь пациента ГЛОБАЛЬНЫЕ ТЕСТЫ ГЕМОСТАЗА Время свертывания цельной крови (ВСК) Тест Ли-Уайта (1909 г.) - в стеклянной пробирке при комнатной t° Стандартизация (-), контроль (-), разброс результатов (+) Методика Сухарева в капиллярах Основное применение теста – экспресс-диагностика гру- бых нарушений гемостаза вне КДЛ. Основные недостатки теста ВСК: N=6-11 мин


Тромбоэластометрия / ТЭГ Измерение механических характеристик фибринового сгустка цельной крови в процессе образования и лизиса Время исследования – мин Стандартизация (+/-) Контрольный материал (-) ROTEM TEG-5000

Пьезокоагулография - АРП-01М «Меднорд» mednord-t.ru А0 – начальное агрегат- ное состояние крови t1, ИКК – параметры кон- тактной фазы коагуляции КТА – тромбиновая актив- ность ВСК – время свертывания крови ИКД – интенсивность коа- гуляционного драйва ИПС – интенсивность полимеризации сгустка Т – время формирования фибрин-тромбоцитарной структуры сгустка; ИРЛС – интенсивность ретракции / лизиса сгустка. гепарин (через 3 ч) кардиомагнил (4-е сут)


Тесты тромбоцитарного звена Длительность кровотечения при стандартном проколе кожи по Duke, Ivy; Количество тромбоцитов - в крови с ЭДТА. Адекватное перемешивание сразу после взятия. Не охлаждать!!! Активность тромбоцитов – по спонтанной / индуцированной агрегации.

Время кровотечения по Айви (Ivy) Рефер. интервал мин, у детей 3-12 мин. Учет времени – до 15 мин. Удлинение времени кровотечения - при ТЦ-пении, ТЦ-патии (нарушении агрегации ТЦ), болезни Виллебранда, васкулитах и др. Укорочение времени кровотечения – клинически незначимо. Чувствительность метода невысока: время кровотечения может быть нормальным при ТЦ-пении (иногда до 50×10 9 /л). Simplate II, Triplett Bleeding Time Device, скальпель, скарификатор… Учитывать: t o воздуха, t o тела, прием аспирина, НСПВ, др. лек-в, д-е алкоголя…

Количество тромбоцитов В камере Горяева – недостаточная точность, возможно занижение результатов. CV - до 25-30%. На гематологическом анализаторе – точно, в стандартных условиях, быстро. Важно предотвратить агрегацию ТЦ и ЭР (перемешивание). CV реальн = 1-2% - важно для оценки динамики количества ТЦ.

Тромбоцитопения Наиболее частая причина кровотечений. ТЦ возможно удлинение времени кровотечения и излишняя кровопотеря при хирургических вмешательствах Тяжелая ТЦ-пения ТЦ риск самопроизвольных геморрагий ТЦ высокий риск самопроизвольных кровотечений, ТЦ серьезные геморрагии (вплоть до фатальных). В костном мозге - МКЦ (при разрушении ТЦ) или МКЦ (при нарушениях продукции ТЦ).

Алгоритм лабораторного исследования при тромбоцитопении Тромбоциты
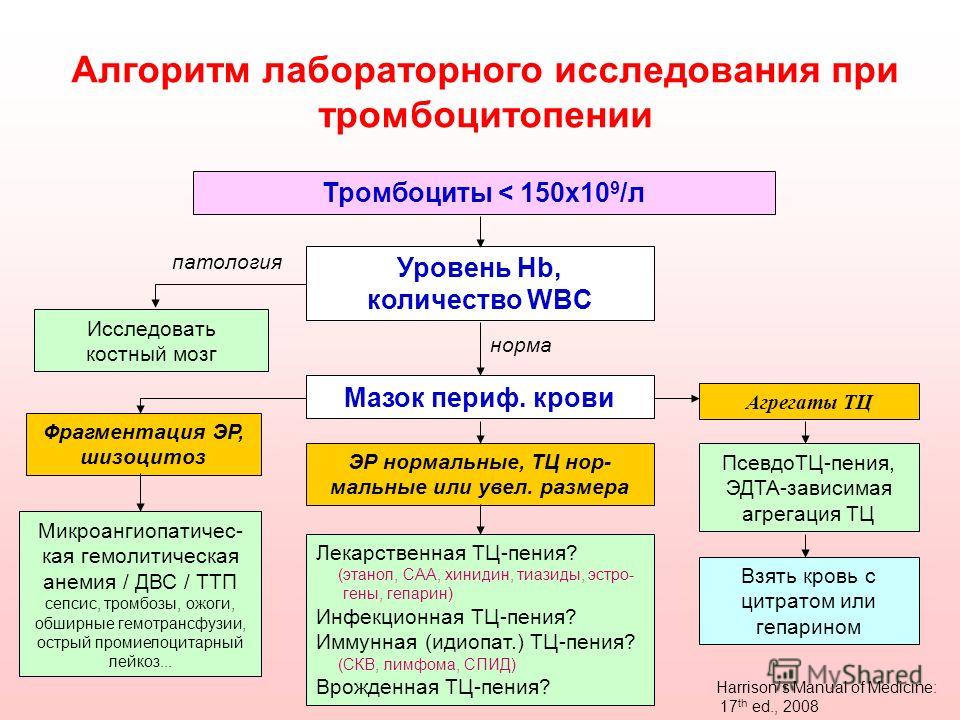
Агрегация тромбоцитов Учесть прием пациентом аспирина и НСПВ в предыд. 9 дней! CHRONO-LOG BIOLA – 230 LA Оптические, импедансные и люминесцентные агрегометры Стандартизация (+/-); несоответствие данных на разных приборах и разными методами. Очень большой вклад в результаты вносят особенности и ошибки преаналитического этапа.
Нарушения агрегации тромбоцитов Наследственные (врожденные) ТЦ-патии - редко, Приобретенные нарушения агрегации тромбоцитов - довольно часто: на фоне приема аспирина, НСПВ и анальгетиков; при лечении адреноблокаторами, антагонистами кальция, ксантинами и др., иногда - после приема алкоголя; на фоне некоторых заболеваний (почечная недостаточность, гемобластозы, интоксикации и др.)

Va Образование тромбина II Образование фибринаI Общий путь (XII)XIIX VIII--> VIIIa VIII--> VIIIa Внутренний путь TF VIIa " title="Плазменный гемостаз X V--> Va Образование тромбина II Образование фибринаI Общий путь (XII)XIIX VIII--> VIIIa VIII--> VIIIa Внутренний путь TF VIIa " class="link_thumb"> 22 Плазменный гемостаз X V--> Va Образование тромбина II Образование фибринаI Общий путь (XII)XIIX VIII--> VIIIa VIII--> VIIIa Внутренний путь TF VIIa Va Образование тромбина II Образование фибринаI Общий путь (XII)XIIX VIII--> VIIIa VIII--> VIIIa Внутренний путь TF VIIa "> Va Образование тромбина II Образование фибринаI Общий путь (XII)XIIX VIII--> VIIIa VIII--> VIIIa Внутренний путь TF VIIa "> Va Образование тромбина II Образование фибринаI Общий путь (XII)XIIX VIII--> VIIIa VIII--> VIIIa Внутренний путь TF VIIa " title="Плазменный гемостаз X V--> Va Образование тромбина II Образование фибринаI Общий путь (XII)XIIX VIII--> VIIIa VIII--> VIIIa Внутренний путь TF VIIa "> title="Плазменный гемостаз X V--> Va Образование тромбина II Образование фибринаI Общий путь (XII)XIIX VIII--> VIIIa VIII--> VIIIa Внутренний путь TF VIIa ">
Тесты ПВ и АЧТВ при кровоточивости АЧТВ ПВ (ПО, МНО) Наиболее частая патология врожденнаяприобретенная Норма Дефицит ф.VIII, IX, XI Ингибитор ф.VIII Волчаночный антикоагулянт (кровоточивости нет) Норма Дефицит ф. VII Гиповитаминоз K (дефицит только ф.VII) Глубокий дефицит фибриногена (1,2 Не было ли гемодилюции???


1-1,5 г/л - гиперпотребление (ДВС, травмы, ожоги, состояние после кровотече- ния), шок, тяжелый токсикоз, лечение фибринолит" title="Уровень фибриногена «Гипокоагуляция» - при уровне фибриногена 1-1,5 г/л - гиперпотребление (ДВС, травмы, ожоги, состояние после кровотече- ния), шок, тяжелый токсикоз, лечение фибринолит" class="link_thumb"> 25 Уровень фибриногена «Гипокоагуляция» - при уровне фибриногена 1-1,5 г/л - гиперпотребление (ДВС, травмы, ожоги, состояние после кровотече- ния), шок, тяжелый токсикоз, лечение фибринолитиками); - тяжелая патология печени … Клоттинг-методика (на коагулометре). Норма 2-4 г/л. Тромбиновое время (ТВ) «Фибриноген + антитромбины» - гипофибриногенемия (дисфибриногенемии) - действие гепарина, ПДФ, парапротеинов… Применение - для контроля терапии гепарином и фибринолитиками - для дифференциации причин удлинения АЧТВ / ПВ 1-1,5 г/л - гиперпотребление (ДВС, травмы, ожоги, состояние после кровотече- ния), шок, тяжелый токсикоз, лечение фибринолит"> 1-1,5 г/л - гиперпотребление (ДВС, травмы, ожоги, состояние после кровотече- ния), шок, тяжелый токсикоз, лечение фибринолитиками); - тяжелая патология печени … Клоттинг-методика (на коагулометре). Норма 2-4 г/л. Тромбиновое время (ТВ) «Фибриноген + антитромбины» - гипофибриногенемия (дисфибриногенемии) - действие гепарина, ПДФ, парапротеинов… Применение - для контроля терапии гепарином и фибринолитиками - для дифференциации причин удлинения АЧТВ / ПВ"> 1-1,5 г/л - гиперпотребление (ДВС, травмы, ожоги, состояние после кровотече- ния), шок, тяжелый токсикоз, лечение фибринолит" title="Уровень фибриногена «Гипокоагуляция» - при уровне фибриногена 1-1,5 г/л - гиперпотребление (ДВС, травмы, ожоги, состояние после кровотече- ния), шок, тяжелый токсикоз, лечение фибринолит"> title="Уровень фибриногена «Гипокоагуляция» - при уровне фибриногена 1-1,5 г/л - гиперпотребление (ДВС, травмы, ожоги, состояние после кровотече- ния), шок, тяжелый токсикоз, лечение фибринолит">

Лабораторная оценка гемостаза при кровоточивости (USA) Внутр. путь гемостазаАЧТВ Внешний путь гемостазаПВ / ПО / МНО Фибринообразование Фибриноген, ТВ или рептилазное время Активность факторовф.II + V + VII или X (на базе ПВ), ф.VIII + IX + XI или XII (на базе АЧТВ), ф.XIII ингибиторы факторов Микс-тесты ПВ / АЧТВ (с инкубацией), люпус-антикоагулянт, ингибиторы ф.VIII / IX болезнь Виллебранда Активность ф.VIII, vWF:RCo, vWF:Ag, кривая ответа на ристоцетин, мультимеры vWF Функция тромбоцитов Агрегация ТЦ с АДФ, адреналином, тромбином, коллагеном, арахидонатом, ристоцетином Фибринолиз Лизис эуглобулинов, PAI-1 ДВСD-димер (колич.), АЧТВ, ПВ, фибриноген MAYO Laboratories, 2009

ИТОГ: лабораторные тесты при кровоточивости Скрининг: 1. Подсчет тромбоцитовисследование ТЦ-пении 2. Время кровотечения 2. АЧТВ (ИАЧТВ) 3. ПВ (ПТИ, МНО) 4. Фибриноген, (ТВ) Уточняющие тесты: - ф.VIII и ф.IX (активность, ингибиторы) - агрегация тромбоцитов с АДФ, арахидонатом, ристомицином - фактор Виллебранда (кол-во, активность, мультимерность) Дальнейшие тесты: - дефицит ф. XIII ? - гиперфибринолиз? (t-PA, PAI-1, 2 -AP) - дисфибриногенемия? Armando Tripodi 2008


Гиперэстрогения (беременность, роды, послеродовый период до 4 нед, прием оральных контрацептивов…) + гомоцистеина + курение… Гиперкоагуляционные состояния / тромбофилии Вторичные (на фоне заболеваний) Операции (особенно на сердце, сосудах), тяжелые травмы костей, онкозаболе- вания и химиотерапия, гестозы, СКВ / АФС, нефротический синдром, атеро- склероз, воспаление / сепсис, HIT, выраженное ожирение… тромбофилия гиперкоагуляция Первичные (врожденные) Тромбогенные мутации (Лейден, ф.II, MTHFR…) Первичный дефицит антикоагу- лянтов (АТ III, ПрС, ПрS…) Аномалии / гиперактивность прокоагулянтов (РАПС, ф.VIII…)

Мамаев А.Н., 2008 Фактор V Лейден (FVL) Мутация гена протромбина Мутация МТГФР * C577T Дефицит АТ III Дефицит протеина С Дефицит протеина S + Мутация гена PAI-1 + Мутация гена фибриногена,02 0,2 0,08 ? × 8 × 3 × 1,5 × × 10 × Относит. риск вен. тромбоза У населения в целом, % Вариант тромбофилии * метилентетрагидрофолатредуктаза Наиболее частые генетические тромбофилии с увеличенным риском ТГВ / ТЭЛА

Что свидетельствует о склонности к тромбообразованию? КЛИНИЧЕСКИЕ ПРЕДИКТОРЫ: - повторные эпизоды ТГВ, ТЭЛА, ОИМ, ОНМК и др. - венозный стаз (беременность, иммобилизация, варикоз вен…) - васкулиты, рак, миелопролиферативные заболевания - прием оральных контрацептивов, длительное введение гепарина… ЛАБОРАТОРНЫЕ ПРЕДИКТОРЫ: - тромбоцитоз (> 600x10 9 /л) - выраженная гиперфибриногенемия (> 6-8 г/л) - присутствие ВА / АКЛ - дефицит АТ III, ПрС, ПрS; - избыток ф.VIII, РАПС - тромбогенные мутации G1691A, G20210A…
600x10 9 /л) - выраженная гиперфибриногенемия (> 6-8 г/л) - присутствие ВА / АКЛ - дефицит АТ III, ПрС, ПрS; - избыток ф.VIII, РАПС - тромбогенные мутации G1691A, G20210A…">

Ранние маркеры тромбинообразования Фрагменты протромбина 1+2 Комплекс тромбин-антитромбин Непосредственно в момент образования сгустка Фибрин-мономеры Фибринопептид А Поздний маркер F1+2 Фибрин-мономер ФПА D-димер ТАТ по А.Г.Золовкиной, РФМК… Лабораторные маркеры активации гемостаза Протромбин Тромбин АТ Фибриноген Фибрин

D-димер Наиболее надежный маркер образования / лизиса фибриновых сгустков. Определяется иммунологическими методами. Инерционный параметр (Т 1/2 = 4-8 ч). На результаты определения мало влияют техника взятия крови, примесь тромбоцитов и т.д. Нет D-димера = нет тромбов При подозрении на ТГВ/ТЭЛА: В норме -

Уровень D-димера может быть повышен: при инфекционных и воспалительных заболеваниях, после травм и хирургических операций, особенно на крупных костях и суставах – маркер риска послеоперационного тромбоза, при злокачественных новообразованиях, при атеросклерозе и сахарном диабете – признак активности процесса. при беременности (до 3-4 раз), в пожилом возрасте, при малоподвижности и иммобилизации. NycoReaderII

ИТОГ: тесты гемостаза при склонности к тромбозам (+ анамнез и клиника!) 1. D-димер, (РФМК) – для исключения тромбоза / ТЭЛА… 2. Тромбоциты (количество), гематокрит 3. Антикоагулянты - АТ III, ПрС (состояние системы, активность) 4. Волчаночный АК, антиФЛ антитела 5. Генетическое тестирование - мутации генов ф.V, протромбина 6. Ф. VIII, гомоцистеин (избыток?) 7. Фибриноген 8. комплекс Т-АТ, F1+2, ФМ, ФП А Перспективные тесты Активационная тромбоэластометрия Тест генерации тромбина (TGA) Тесты повреждения ЭНТ (tPA, PAI, vWF)

Лабораторная оценка гемостаза при склонности к тромбозам (USA) РАПС (aPCR) *+ мутация Лейден G1691A (ПЦР) Люпус-антикоагулянтLA-АЧТВ, dRVVT, микс-тесты Антитела к кардиолипину *IgM / IgG Антитромбин IIIХромогенный метод, антиген АТ III Гомоцистеин (натощак) *Биохимический метод / ИФА Активность ф. VIIIКлоттинговый / хромогенный метод Активность протеина СХромогенный метод, антиген ПрС Активность протеина SОбщий и свободный ПрS (антиген) Мутация гена протромбина G20210A * ПЦР-метод * - селективный профиль тестов при эпизоде тромбоза, приеме АК во время исследования или в последние дней Coagulaton Testing. Quick Guide to Coagulation Testing. Marques, MB; Fritsma, GA. AACC Press, p. MAYO Laboratories, 2009

Алгоритм диагностики причин первичного венозного тромбоза (ARUP Labs, 2004) Пациент

Лабораторные исследования при Д В С (тромбогеморрагический синдром, базовые тесты) 1. Активация свертывания и фибринолиза - D-димер, РФМК. 2. Потребление плазменных факторов - динамика фибриногена, АТ-III, АЧТВ, ПВ, ТВ. 3. Клеточные маркеры ДВС - динамика количества тромбоцитов и их спонтанной агрегации, умеренная анемия, шистоцитоз, фрагмен- тация эритроцитов.

Лабораторное тестирование при приеме препаратов, влияющих на гемостаз Основная цель: не допустить передозировки и развития геморрагических осложнений. Дополнительная цель: оценить эффективность терапии. Требования к методам мониторинга действия лекарственных препаратов: оперативность, доступность, информативность, стандартизация

Факторы (rVIIa), СЗП, криопреципитат, тромбоцитарная масса… Аминокапроновая к-та, транексамовая к-та, контрикал… Гепарин, Варфарин, НМГ, Дабигатран… t-PA, стрептоки- наза, урокиназа Нормальный гемостаз При кровоточивости При тромбозах Прокоагу- лянты Антикоагу- лянты Фибрино- литики Антифибри- нолитики По Lawson JH, et al. Semin Hematol. 2004;41(suppl): Аспирин, Клопидогрель, Рео Про, Эпифибатид… Антиагреганты

Лабораторный контроль гепаринотерапии Эффективность гепарина (НФГ в терапевтических дозах): 1. АЧТВ (в 1,5-2,5 раза от нормы), ТВ 2. ACT / ВАС (point-of-care), ВСК Дополнительные тесты, риск осложнений: 3. Динамика уровня D-димера / РФМК в плазме 4. Количество тромбоцитов - опасность HIT ! (+ уровень анти-PF4) 5. AT III (не менее 70% !) Прямые ингибиторы тромбина (Лепирудин, Аргатробан; перор. – Дабигатран / Прадакса) – оценка не требуется, при ОПН / ХПН, ОПечН, тромбозе / кровотеч-и - ТВ с разведением, экариновое время, анти-ф.IIа-активность с калибровкой по Прадаксе Прямые ингибиторы Xa (Фондапаринукс, перор. – Ривароксабан / Ксарелто) – оценка не требуется (либо динамика D-димера) Гепарин связывается с БОФ, PF4, макрофагами и др., и его действующая концентрация может снижаться

Низкомолекулярные гепарины (НМГ) Можно оценить эффективность купирования тромбинемии (D-димер, РФМК…), но не антикоагулянтное действие НМГ Доза НМГ Нужда в лаб. мониторинге Показания к лабораторному контролю анти-Ха Дополнительно Профилак- тическая – фиксиро- ванная Нет Длительное введение НМГ: - в детском возрасте - при ожирении - при почечной недостаточности (СКФ

Контроль за лечением АНД (варфарин) Дополнительно: - АЧТВ (иАЧТВ 200 % !) - D-димер / РФМК в динамике - ПрС, ПрS () - (изоформы CYP2C9, VKORC1) МНО Тера- певти- ческое окно Крово- точивость Тромбоз эмболия Эффективность препаратов: - МНО со стандартизованным тромбопластином (МИЧ

INRatio (HemoSense Inc.) ProTime (ITC) CoaguChek XS (Roche Diagnostics) МНО капиллярной крови Меньшая точность и воспроизводимость результатов, зависимость от гематокрита Лучше выполнять на специальном коагуло- метре, либо использовать реактивы для малых объемов крови Hepato Quick / Thrombotest (содержат фибриноген и ф.V) Длительность взятия крови - не более с
Контроль за лечением фибринолитическими препаратами Риск развития осложнений: - Плазминоген (снижение; уровень д.б. не менее 65 %) - Фибриноген (снижение; уровень д.б. не менее 1,0-1,5 г/л) - АЧТВ (удлинение) Эффективность препаратов: - D-димер / РФМК (нарастание уровня) - Стрептокиназа (Стрептаза, Авелизин) - Урокиназа (проурокиназа) - Ацилированный комплекс плазминоген/стрептокиназа (APSAC) - Тканевой активатор плазминогена (Альтераза, Актилизе) А.Г.Золовкина, 2011

Контроль за лечением антиагрегантами Эффективность препаратов: - Агрегация ТЦ с арахидонатом / АДФ / TRAP / адреналином на оптических / импедансных агрегометрах, включая POC-тесты на аппаратах VerifyNow, Multiplate… - Тест PlateletMapping на тромбоэластографе Ингибиторы ЦОГ-1 (аспирин, кардиомагнил, тромбо АСС) Блокаторы АДФ-рецепторов (клопидогрель, тиклопидин) Ингибиторы фосфодиэстеразы тромбоцитов (дипиридамол) Блокаторы тромбоцитарных рецепторов IIb/IIIa (абциксимаб) А.Г.Золовкина, 2011 В большинстве случаев лабораторного тестирования не требуется.

 Тесты лабораторной оценки гемостаза Оценочные (скрининговые) тесты – лаборатории первичного звена Количество тромбоцитов, время кровотечения (только при подготовке к операциям на ЛОР-органах у детей, при геморрагиях и подозрении на недостат-ть гемостаза), АЧТВ, ПВ (МНО), уровень фибриногена, D-димер Рекомендации Всероссийской Ассоциации по изучению тромбозов, геморрагий и патологии сосудов им. А.В.Шмидта – Б.А.Кудряшова, 2011 г (пересмотр). Дополнительные тесты При кровоточивости При артер. / венозн. тромбозах Время кровотечения Кол-во ТЦ, индуцированная агрегация ТЦ Фактор Виллебранда (активность и АГ) АЧТВ, ПВ, фибриноген Факторы VIII, IX и др., их ингибиторы Лизис эуглобулинов Микс-пробы с РНП и дефиц. плазмами Количество тромбоцитов АТ III, ПрC, ПрS, аРС-резистентность Генетическое тестирование на мутации генов ф.V (Leiden) и протромбина D-димер, ф.VIII, vWF (антиген) Гомоцистеин (в динамике) Волчаночный АК (>2 раз, через 12 нед), АТ к β 2 -ГП 1
2 раз, через 12 нед), АТ к β 2 -ГП 1">
Тесты лабораторной оценки гемостаза Оценочные (скрининговые) тесты – лаборатории первичного звена Количество тромбоцитов, время кровотечения (только при подготовке к операциям на ЛОР-органах у детей, при геморрагиях и подозрении на недостат-ть гемостаза), АЧТВ, ПВ (МНО), уровень фибриногена, D-димер Рекомендации Всероссийской Ассоциации по изучению тромбозов, геморрагий и патологии сосудов им. А.В.Шмидта – Б.А.Кудряшова, 2011 г (пересмотр). Дополнительные тесты При кровоточивости При артер. / венозн. тромбозах Время кровотечения Кол-во ТЦ, индуцированная агрегация ТЦ Фактор Виллебранда (активность и АГ) АЧТВ, ПВ, фибриноген Факторы VIII, IX и др., их ингибиторы Лизис эуглобулинов Микс-пробы с РНП и дефиц. плазмами Количество тромбоцитов АТ III, ПрC, ПрS, аРС-резистентность Генетическое тестирование на мутации генов ф.V (Leiden) и протромбина D-димер, ф.VIII, vWF (антиген) Гомоцистеин (в динамике) Волчаночный АК (>2 раз, через 12 нед), АТ к β 2 -ГП 1
2 раз, через 12 нед), АТ к β 2 -ГП 1">

Кровоточивость Тромбозы Дефекты ТЦ звена Дефицит плазменных коагуляционных факторов и vWF Действие антикоагулянтов Нарушение сосудистой стенки Гиперактивный фибринолиз Избыток и/или гиперактивность плазменных факторов Дефицит первич- ных антикоагулян- тов (АТ III, ПрС) Повреждение тканей (включая хирургические вмешательства) Обездвиженность Онкология Take home: важнейшие причины расстройств гемостаза Paula Bolton-Maggs 2009

СПАСИБО ЗА ВНИМАНИЕ! mail.ru

Скрининговые тесты в диагностике состояния системы гемостаза Ильин К.А.
Гемостаз – функция организма, обеспечивающая, с одной стороны, сохранение крови в кровеносном русле в жидком агрегатном состоянии, а с другой стороны – остановку кровотечения и предотвращение кровопотери при повреждении кровеносных сосудов Гемостатический баланс
Компоненты системы гемостаза 1. Морфологические: сосудистая стенка тромбоциты и клеточные элементы крови плазменные компоненты (белки, пептиды и небелковые медиаторы гемостаза) костный мозг, печень, селезенка 2. Функциональные: прокоагулянты ингибиторы коагуляции, антикоагулянты профибринолитики ингибиторы фибринолиза
Антикоагулянтная активность интактного эндотелия Не обладает прокоагулянтной активностью (текучесть мембраны, гликокаликс) Пассивно предотвращает контакт крови с субэндотелиальными структурами Синтез и представление на своей поверхности антикоагулянтов
Мегакариоцит
Тромбоциты
Взятие венозной крови – критическая процедура для тестов на коагулограмму Д.б. приурочено ко времени исследования, согласно международным рекомендациям срок доставки проб в лабораторию не должен превышать 45 мин. после взятия крови у пациента Немедленно после заполнения пробирки кровью до требуемого объема 2-3 раза медленно ее перевернуть (не встряхивая) Хранить при комнатной температуре
Скрининговые тесты Время кровотечения Количество тромбоцитов АЧТВ Протромбиновое время, МНО Тромбиновое время Фибриноген
Время кровотечения Это время от момента нанесения стандартной раны кожи до момента прекращения вытекания крови. Характеризует функциональную активность тромбоцитов и взаимодействие тромбоцитов с сосудистой стенкой. Недостатки: плохо стандартизуемый метод с низкой чувствительностью и специфичностью. Позволяет заподозрить некоторые тромбоцитопатии, б-нь Виллебранда, нарушения проагрегантных свойств сосудистой стенки.
АЧТВ ПВ Контактная активация Тканевые факторы Внешняя активация VII* Фибриноген Фибрин Волчаночные антикоагулянты X*, V, протромбин* Контактная фаза ВМК, Пре-КК, XII, XI, IX*, VII АТ/Гепарин
АЧТВ Скрининговый тест для: оценки внутреннего каскада свертывания плазмы диагностики волчаночного антикоагулянта мониторинга антикоагулянтного действия гепаринов Тест не стандартизован
АЧТВ – диагностическое значение Укорочение АЧТВ: Нарушение преаналитического этапа Иногда определяется у больных с тромбофилией Удлинение АЧТВ: Врожденный или приобретенный дефицит ф. II, V, VII, IX, X, XI, XII, прекалликреина, ВМК. Снижение активности ф. VIII на фоне болезни Виллебранда Лечение гепарином, гирудином или апротинином Присутствие в крови ПДФ, волчаночного антикоагулянта Нарушение функции печени Коагулопатия потребления
Протромбиновое время Тест для оценки внешнего каскада свертывания плазмы Используется для: Скрининга системы гемостаза Определения активности ф.VII Контроля за лечением непрямыми антикоагулянтами
ПВ – диагностическая значимость Удлиняется при: Дефиците ф. VII, X, V, протромбина и фибриногена, в т.ч. при тяжелых заболеваниях печени, дефицит витамина К (холестаз, мальабсорбция, дисбактериоз) Лечение антикоагулянтами непрямого действия ДВС-синдром Присутсвие ингибиторов свертывания (гепарин, ПДФ) Иногда в присутствии волчаночных антикоагулянтов Укорочено при: состояние гиперкоагуляции, массивное поступление тканевого тромбопластина в кровоток (травма, некроз) во время беременности и после родов
1. Время свертывания в секундах 2. Протромбиновый индекс Время свертывания нормальной плазмы Время свертывания плазмы больного 3. Протромбиновое отношение Время свертывания плазмы больного Время свертывания нормальной плазмы 4. ПТ по Квику - % от нормы, которая определяется по калибровочному графику 5. МНО (INR) – ПО, возведенное в степень Международного индекса чувствительности (МИЧ, ISI) МНО = ПОМИЧ ПВ х 100%
Тромбиновое время Скрининговый тест на полимеризацию фибриногена/фибрина и на антикоагулянтную активность в плазме. Наиболее чувствительный тест на присутствие гепарина Не стандартизован, низкая воспроизводимость, в значительной степени определяется составом набора реагентов.
Биология гемостазаГемостаз - это сложный процесс, который предотвращает или останавливает истечение крови из просвета сосуда, обеспечивает возникновение свертка фибрина, необходимого для восстановления целостности ткани, и, наконец, удаляет фибрин, когда нужда в нем отпадает. В этом процессе участвуют четыре основных физиологических механизма.
Сокращение сосуда. Это - первоначальная реакция на повреждение, реализующаяся даже на микроциркуляторном уровне. Вазоконстрикция возникает раньше адгезии тромбоцитов к сосудистой стенке как рефлекторный ответ на воздействие различных стимулов. Она связана с формированием тромбоцитарных агрегатов и фибрина. Вазоконстрикторы тромбок-сан А 2 (ТкА 2) и серотонин выделяются в процессе агрегации тромбоцитов. Местные физические факторы, включающие протяженность и расположение очага повреждения сосудистой стенки, могут также влиять на выраженность кровотечения.
Функция тромбоцитов. Нормальное содержание тромбоцитов в 1 мм 3 - 150 000-400 000, средняя продолжительность их жизни - 10 дней. Они участвуют в двух процессах, характерных для гемостаза. Первичный гемостаз - это обратимый процесс, на который не распространяется действие гепарина. Тромбоциты прилипают к субэндотелиальным коллагеновым волокнам в зоне разрыва стенки сосуда. В этом процессе участвует фактор Виллебранда (ФВ) - белок, врожденное отсутствие которого характерно для болезни Виллебранда (Willebrand). Тромбоциты увеличиваются в объеме и начинается реакция выделения тромбоцитарных факторов, привлекающая другие тромбоциты. Возникающий в результате этого агрегат пломбирует разорванный сосуд. АДФ, тромбоксан А 2 и серотонин относятся к медиаторам этого процесса. Их антагонистами служат такие медиаторы, как простациклин и простагландин Е 2 , которые являются вазодилататорами и препятствуют агрегации тромбоцитов. Другой процесс, в котором участвуют тромбоциты, - это необратимая, зависимая от фибриногена, их дегрануляция. Выделяется тромбоцитарный фактор 3, воздействующий на различные звенья коагуляционного каскада. Медиаторы, выделяющиеся из тромбоцитов, также участвуют в дальнейшем в процессе фибринолиза..
Коагуляция. Сущность коагуляции заключается в активации каскада зимогенов, приводящей к расщеплению фибриногена и превращению его в нерастворимый фибрин, скрепляющий пломбу из тромбоцитов. Внутренний механизм активации каскада начинается с контакта факторов свертывания с коллагеном в месте повреждения стенки сосуда. Внешний механизм запускается тканевыми факторами (гликопротеинами). Эти два механизма конвергируют, и после активации фактора Х(Ха) - это уже единый механизм. Фактор Ха превращает протромбин в тромбин. За исключением тромбопластина, фактора VIII и ионов кальция все остальные факторы свертывания крови синтезируются в печени. Факторы II, VII, IX и X зависят от витамина К.
Фибринолиз. Проходимость сосудов обеспечивается за счет лизиса свертков фибрина и действия антитромбина III,* который нейтрализует некоторые протеазы комплементарного каскада. Фибринолиз зависит от плаз-мина, который получается из его предшественника - плазменного белка плазминогена. Плазмин лизирует фибрин, частицы которого препятствуют агрегации тромбоцитов.
Тесты на гемостаз и свертываемость крови
К наиболее важным моментам в оценке свертываемости крови относятся тщательные сбор анамнеза и физикальное обследование больного. Специально должны быть заданы вопросы, касающиеся того, имели ли ранее место у больного:
Процедуры переливания крови,
Необъяснимые кровотечения во время крупных хирургических операций,
Любые кровотечения после мелких операций,
Любые спонтанные кровотечения,
Нарушения свертываемости крови у членов семьи.
При сборе анамнеза необходимо обратить внимание на прием медикаментов и наличие заболеваний (злокачественные опухоли, болезни печени или почек), которые могли бы препятствовать нормальному гемостазу.
Количество тромбоцитов. Спонтанные кровотечения при содержании тромбоцитов в крови более 50 000 в 1 мм 3 встречаются редко. Такого количества тромбоцитов обычно достаточно для адекватного обеспечения гемостаза после травм и обширных операций, если содержание других факторов свертывания оказывается нормальным.
Время кровотечения. Оно позволяет оценить характер взаимодействия между тромбоцитами и поврежденной стенкой сосуда и скорость формирования тромбоцитарной пломбы. Низкое количество тромбоцитов в крови, нарушение их функции или содержания некоторых других факторов свертывания даст увеличение продолжительности кровотечения.
Протромбиновое время (ПВ). Это тест на полноценность внешнего механизма коагуляции. Прокоагулянт тромбопластин добавляется с кальцием к такому же объему цитратной плазмы, и измеряется время образования свертка. Тест определяет дефицит факторов II, V, VII, X или фибриногена.
Парциальное тромбопластиновое время (ПТВ). Скрининговый тест для оценки внутреннего механизма. Выявляет недостаточность факторов VIII, IX, XI или XII. Тест высокочувствительный: только очень незначительный дефицит факторов VIII или IX может остаться незамеченным. ПТВ в сочетании с ПВ помогает выявить дефект свертывания в первой или второй его фазе.
Тромбиновое время (ТВ). Эта проба выявляет аномалии фибриногена и указывает на содержание в крови циркулирующих антикоагулянтбв и ингибиторов противосвертывающей системы.
Пробы на фибринолиз. Концентрация в крови продуктов разрушения фибрина может быть определена иммунологически. Ложноположительные результаты (более 10 мг/мл) могут иметь место при заболеваниях печени или почек, тромбоэмболических осложнениях или при беременности.
Оценка риска нарушений гемостаза у хирургических больных
Предоперационная оценка состояния гемостаза. Рапапорт (Ra-paport) выделил четыре уровня внимания (в зависимости от анамнеза больного и предполагаемой операции) к состоянию гемостаза, которые определяют объем его дооперационного исследования.
Уровень I: анамнез обычный, а объем оперативного вмешательства относительно невелик (например, инцизионная биопсия молочной железы или герниопластика). Никаких скрининговых тестов проводить не стоит.
Уровень II: анамнез обычный, планируется объемная операция, но серьезного кровотечения не ожидается. Должны быть оценены содержание в крови тромбоцитов, мазок крови и ПТВ, чтобы выявить возможные тромбоцитопению, циркуляцию антикоагулянта или внутрисосудистое свертывание.
Уровень III: анамнез указывает на имевшие место нарушения гемостаза, а больной будет подвергнут процедуре, при которой гемостаз может нарушаться (например, гемоксигенация или манипуляции, сберегающие клетки крови). Этот уровень также применим к ситуациям, при которых минимальное послеоперационное кровотечение (кровоизлияние) может принести особый вред (например, внутричерепные операции). Для оценки функции тромбоцитов должны быть исследованы длительность кровотечения и содержание тромбоцитов в крови. ПВ и ДТВ должны быть измерены для оценки коагуляции, а сверток фибрина должен быть исследован на предмет аномального фибринолиза.
Уровень IV: больной сообщил о ранее имевших место расстройствах гемостаза, или его рассказ о предыдущих событиях с высокой вероятностью указывает на эти расстройства. Должны быть выполнены все тесты, что и при уровне III, плюс необходимая консультация гематолога. В срочных случаях для выявления дисфибриногенемии или циркуляции в крови антикоагулянта должны быть исследованы агрегация тромбоцитов и ТВ. Больным с заболеваниями печени, механической желтухой, почечной недостаточностью или злокачественными новообразованиями до операции должны быть проведены исследования содержания тромбоцитов в крови, ПВ, ПТВ.
Врожденные дефекты гемостаза
КЛАССИЧЕСКАЯ ГЕМОФИЛИЯ (ДЕФИЦИТ ФАКТОРА VIII)
Классическая гемофилия (гемофилия А) - сцепленное с полом рецессивно наследуемое состояние, при котором нарушен синтез нормального фактора Vffl. Встречаемость колеблется от 1:10 000 до 1:15 000 . Почти в 20% случаев состояние является результатом спонтанных мутаций. Его клинические проявления в высшей степени вариабельны.
Выраженность клинических проявлений зависит от степени дефицита фактора VIII. Спонтанные кровотечения и тяжелые осложнения закономерно возникают, когда в крови практически не удается выявить активности фактора VIII. При его концентрации, составляющей примерно 5% от нормы, спонтанных кровотечений обычно не бывает, хотя могут возникать массивные кровотечения после травм и операций. Значительное кровотечение обычно впервые отмечается в возрасте, когда ребенок только начинает ходить. В это время у ребенка могут возникать гемартрозы, носовые кровотечения и гематурия. Внутричерепные кровоизлияния, связанные с травмой, у этих больных в 25% случаев заканчиваются летально. Гемартроз - наиболее характерная ортопедическая проблема. Могут также наблюдаться кровоизлияния в забрюшинную клетчатку или в стенку кишки, что сопровождается тошнотой, рвотой или схваткообразными болями в животе. Эндоскопическое исследование верхних отделов желудочно-кишечного тракта может выявить типичное утолщение складок слизистой оболочки («оборонительные аалы» или «упаковки монет»).
Лечение. Концентрация фактора VIII в плазме, необходимая для обеспечения гемостаза, в норме очень мала - 2-3%. Если, однако, началось серьезное кровотечение, то требуется гораздо большая его активность (30%), чтобы достичь гемостаза. Период полураспада фактора VIII составляет 8-12 ч. С момента окончания трансфузии его полураспад происходит за 4 ч. Считается, что в 1 мл натйвйой плазмы содержится 1 ед. фактора VIII. Криопреципитатные концентраты содержат 9,6 ед. фактора VIII в 1 мл. Степень необходимого восполнения дефицита фактора VIII зависит от тяжести повреждения. Расчет необходимого количества фактора VIII: 1 ед. на 1 кг массы тела дает повышение его активности примерно на 2%. Половина этого количества соответственно вводится каждые 4-6 ч для поддержания безопасного для жизни уровня. Свежезамороженный криопреципитат предпочтителен для лечения легких форм гемофилии, поскольку при этом имеется минимальный риск заражения вирусным гепатитом. В тяжелых случаях препаратом выбора являются концентраты фактора VIII. При легких формах гемофилии и болезни Виллебранда имеется опыт использования dDAVP - синтетического производного вазопрессина, вызывающего повышение активности фактора VIII и выделение активатора плазминогена, прямо пропорциональные дозе препарата. После крупных хирургических вмешательств у больных с гемофилией трансфузионное введение им фактора VIII должно продолжаться не менее 10 сут. Даже относительно небольшие процедуры должны сопровождаться введением фактора VIII, чтобы достичь уровня активности в 25-30%.
РОЖДЕСТВЕНСКАЯ БОЛЕЗНЬ (ДЕФИЦИТ ФАКТОРА IX)
Дефицит фактора IX клинически неотличим от дефицита фактора VIII. Он также является наследственным, сцепленным с X хромосомой рецессивно наследуемым заболеванием с различной клинической выраженностью. При тяжелых формах уровень активности фактора составляет менее 1%. Такие формы встречаются у половины больных этим заболеванием.
Лечение. Все больные требуют компенсации дефицита фактора при выполнении больших или малых операций. Современная терапия состоит в назначении концентрата фактора IX. Вначале период его полураспада короче, чем у фактора VIII; при стабильном состоянии больного период его полураспада значительно дольше (18-40 ч). Используются различные концентраты фактора IX. Конин содержит 10-60 ед. фактора IX в 1 мл, но его применение чревато тромбоэмболическими осложнениями. В новых препаратах другие факторы свертывания отсутствуют, в связи с чем частота тромбоэмболии ниже. Во время тяжелого кровотечения лечение должно быть направлено на достижение уровня фактора, составляющего от 20 до 50% от нормы в первые 3-5 дней, и затем уровень в 20% должен поддерживаться в течение примерно 10 дней. Плазменная активность в процессе лечения должна постоянно контролироваться. Выработка антител к фактору наблюдается примерно у 10% больных.
БОЛЕЗНЬ ВИЛЛЕБРАНДА
Болезнь Виллебранда встречается примерно с частотой 1:1000. Клинически тяжелые формы наблюдаются гораздо реже. Заболевание обычно наследуется по аутосомно-доминантному типу, но может отмечаться и рецессивное наследование. Оно характеризуется аномальным фактором Виллебранда и снижением активности прокоагулянтного фактора VIII С, который корректирует аномальное формирование фибринного свертка при гемофилии А. Для больных характерно увеличение длительности кровотечения, но это имеет меньшее значение, чем снижение концентрации фактора VIII С. У одного и того же больного в разное время может быть то увеличенная, то нормальная длительность кровотечения. Ристоцетин оказывается неспособным вызывать агрегацию тромбоцитов примерно у 70% больных.
Клинические проявления. Клинические проявления обычно минимальны, пока травма или операция не сделают их значимыми. Распространение спонтанных кровоизлияний часто ограничивается кожей и слизистыми оболочками. Относительно часты носовые кровотечения и меноррагии. Нередки серьезные кровотечения после небольших операций.
Лечение. Лечение направлено на коррекцию продолжительности кровотечения и содержания в крови фактора VIII R:WF(фактора Виллебранда). Эффективен только криопреципитат - 10-40 ед./кг каждые 12ч. Эта терапия должна начинаться за день до операции, и ее длительность должна быть такой, как описано для классической гемофилии.
Приобретенные дефекты гемостаза
АНОМАЛИИ, СВЯЗАННЫЕ С ТРОМБОЦИТАМИ
Тромбоцитопения, являющаяся наиболее частой причиной нарушения гемостаза у хирургических больных, может возникать из-за массивной крово-потери, применения некоторых лекарственных препаратов или как следствие некоторых заболеваний. Тромбоцитопения, связанная с гепарином, отмечается у 0,6% больных, получающих гепарин. Считают, что ее возникновение может быть связано с иммунными процессами. Наибольшее снижение количества тромбоцитов отмечается на 4-15-й день от начала применения гепарина при первичной терапии и на 2-9-й день при повторных курсах. Снижение числа тромбоцитов в крови может быть связано и с нарушением 1 функций отдельных органов. При уремии отмечается увеличение длительности кровотечения и нарушение агрегации тромбоцитов. Нарушения агрегации тромбоцитов и секреции тромбоцитарных факторов наблюдаются у больных с тромбоцитопенией, полицитемией или миелофиб-розом.
Лечение. При наличии более 50 000 тромбоцитов в 1 мм 3 крови специфического лечения не требуется. Тромбоцитопения, связанная с эпизодом злоупотребления алкоголем, действием лекарств или вирусной инфекции, исчезает через 1-3 нед. Тяжелая Тромбоцитопения может быть связана с дефицитом в организме витамина В 12 или фолиевой кислоты. Для борьбы с этим состоянием достаточно адекватной нут-ритивной поддерживающей терапии. У больных идиопатической тромбоцитопенией или системной красной волчанкой при снижении числа тромбоцитов до менее чем 50 000 в 1 мм 3 успех достигается применением стероидов или плазмафереза. Спленэктомия с единственной целью борьбы с тромбоцитопенией, вызванной гиперспленизмом, у больных с портальной гипертензией применяться не должна. После массивных гемотрансфузий профилактического введения тромбоцитарной массы обычно не требуется. Одна единица тромбоцитарной массы содержит примерно 5,5*10 5 клеток, что при введении человеку с массой тела 70 кг должно сопровождаться увеличением числа тромбоцитов на 10 000 в 1 мм 3 . У больных, рефрактерных к стандартным трансфузиям тромбоцитарной массы, оказывается эффективным применение тромбоцитов, подобранных по человеческому лейкоцитарному антигену (human leucocyte antigen - HLA).
ПРИОБРЕТЕННАЯ ГИПОФИБРИНОГЕНЕМИЯ -СИНДРОМ ДЕФИБРИНАЦИИ (ДЕФИЦИТ ФИБРИНОГЕНА)
Этот синдром редко выявляется как изолированный, поскольку чаще сочетается с дефицитом факторов II, VI, VIII и тромбоцитов. Большинство больных с приобретенной гипофибриногенемией страдают внутрисосудис-тым свертыванием (диссеминированное внутрисосудистое свертывание - ДВС). ДВС возникает после, введения в кровь тромбопластических материалов. Этот синдром наблюдается у погибших переношенных плодов, при отслойке плаценты и при эмболии околоплодными водами. Дефибринация также наблюдается при операциях с искусственным кровообращением, раке с распространенными метастазами, лимфомах и различных инфекциях (включая сепсис, вызванный как грамотрицательной, так и грамположитель-ной микрофлорой).
Отличить ДВС от вторичного фибринолиза сложно, поскольку в обоих случаях отмечается" удлинение ТВ, ПТВ и ПВ. Сочетание низкого количества тромбоцитов, положительный плазменный протаминовый тест, сниженное содержание фибриногена и возрастающее количество продуктов его деградации, рассмотренные в контексте основного заболевания, с высокой вероятностью свидетельствуют о развитии ДВС-синдрома. Первоочередной задачей лечения должно быть устранение причины, вызвавшей возникновение синдрома. Для поддержания эффективного циркулирующего объема показано применение солевых растворов. При продолжающемся кровотечении факторы гемостаза должны возмещаться за счет свежезамороженной плазмы, криопреципитата и (при необходимости) тромбоци-тарной массы. Большинство исследований указывает на то, что при острых формах ДВС-синдрома использование гепарина не показано. Его следует применять при фульминантной пурпуре или венозной тромбоэмболии. Для предотвращения накопления в крови продуктов деградации фибрина могут использоваться ингибиторы фибринолиза. Они не должны применяться без эффективной предварительной антитромботической терапии гепарином.
ФИБРИНОЛИЗ
Приобретенное гипофибриногенемическое состояние у хирургических больных может быть также связано с патологическим фибринолизом. Он может наблюдаться у больных с метастазирующим раком предстательной железы, шоком, сепсисом, гипоксией, злокачественными новообразованиями, при циррозе печени и портальной гипертензии. Отмечается снижение содержания в кров&фибриногена и факторов V и VIII, поскольку все они являются субстратами для фермента плазмина. Тромбоцитопения не сопровождает тяжелые фибринолитические состояния. Необходимо лечение основного заболевания (если оно выявлено), вызвавшего это состояние. Также в качестве ингибитора фибринолиза может быть полезным применение е-аминокапроновой кислоты.
МИЕЛОПРОЛИФЕРАТИВНЫЕ ЗАБОЛЕВАНИЯ
Лечение тромбоцитопении может заключаться в терапии вызвавшего ее основного заболевания. В идеале гематокрит должен контролироваться так, чтобы его уровень не превышал 48%, а количество тромбоцитов - 400 000 в 1 мм 3 . При анализе результатов лечения больных полицитемией, подвергшихся крупным хирургическим операциям, у 46% были отмечены послеоперационные осложнения с 16% летальности (из которых у 80% мероприятий по снижению цитоза крови не осуществлялось). Из числа осложнений с убывающей частотой у них встречались кровотечения, тромбозы и инфекции. Была доказана необходимость использования у таких больных в предоперационном периоде дезагрегантов (аспирин, дипиридамол).
ЗАБОЛЕВАНИЯ ПЕЧЕНИ
Тяжелые заболевания печени могут приводить к снижению в ней синтеза факторов II, V, VII, X и XIII. Может быть также усилен фибринолиз из-за снижения разрушения в печени активаторов плазминогена.
АНТИКОАГУЛЯНТНАЯ ТЕРАПИЯ И КРОВОТЕЧЕНИЯ
Спонтанное кровотечение может быть осложнением антикоагулянтной терапии и возникать с частотой, пропорциональной дозам применяемых антикоагулянтов. Риск тромбоэмболических осложнений возрастает, когда анти-коагулянтная терапия внезапно прекращается, и может быть результатом «феномена отдачи». Если время образования свертка у больного, получающего гепарин, больше 25 мин или если ПВ не превышает 1,5-кратного увеличения по сравнению с нормой, может быть необходимой реверсия антикоагулянтной терапии. Эта реверсия также должна быть осуществлена, если больному предстоит неотложное оперативное вмешательство. Гепарин может быть нейтрализован протамин-сульфатом в пропорции 1 мг на 1 ед. гепарина. Кровотечение нередко бывает связано с гипопротромбинемией, если концентрация протромбина приближается к 15%. Применение варфа-рина должно быть прекращено за несколько дней до операции. Если требуется проведение неотложной операции, показано парентеральное введение витамина К. Реверсия гепарина может занять до 6 ч, поэтому может понадобиться свежезамороженная плазма.
Местный гемостаз
Целью местного гемостаза является предотвращение кровотечения из рассеченных или пересеченных сосудов. Приемы местного гемостаза могут быть подразделены на механические, термические и химические.
Механический гемостаз. Наиболее старым приемом, направленным на закрытие кровоточащего сосуда или на предотвращение попадания крови в область разрыва, является прижатие сосуда пальцем. Оно имеет преимущество перед целым рядом других приемов механического гемостаза. Диффузное кровотечение из множества мелких рассеченных сосудов может быть остановлено механически, включая приложение давления непо-, средственно в зоне кровотечения, приложение его на расстоянии от этой зоны или приложение его на обширной площади. Прямое едавление сосудов предпочтительнее, поскольку лишено опасности возникновения некроза тканей, возможного при применении жгута. Компрессионные пневмокостю-мы применяются для сдавления тканей на обширной площади. Кровоостанавливающий зажим представляет собой механическое устройство для временной" остановки кровотечения из культи сосуда. Наложение лигатуры заменяет его в качестве средства окончательной остановки кровотечения из единичных сосудов.
Термический гемостаз. Термокоагуляция вызывает гемостаз за счет денатурации белков, что приводит к свертыванию крови в ткани на большой площади. Охлаждение ткани также применяется для остановки кровотечения и действует за счет местного повышения гематокрита в сосудах и снижения в них кровотока за счет вазоконстрикции. В криогенной хирур^ гии применяются температуры от -20 до -180 °С.
Химический гемостаз. Из применяемых препаратов одни являются вазоконстрикторами, другие - прокоагулянтами, третьи обладают гигроскопическими свойствами, что помогает запломбировать разорванные сосуды. Адреналин - вазоконстриктор, но из-за его выраженной способности всасываться в кровь и вызывать системные эффекты он в основном применяется только в зонах слабого выделения крови или подкравлива-ния при манипуляциях со слизистыми оболочками. К местным гемостати-ческим материалам относятся желатиновая пенка, целлюлоза и препараты коллагена.
Трансфузии
Примерно 14% производимых стационарно операций сопровождается гемо-трансфузиями. Кровь обеспечивает ткани организма кислородом, необходи-мымудля метаболизма, и удаляет двуокись углерода.
Заместительная терапия. Консервированная цельная кровь хранится при температуре 4 °С, при этом максимальный срок ее хранения составляет 35 сут. До 70% перелитых эритроцитов остается в крови в течение 24 ч после гемотрансфузии; примерно 50% эритроцитов выживает в течение 60 сут. Показания к переливанию консервированной крови ограниченны. Такая кровь - плохой источник тромбоцитов. Факторы И, VII, IX и XI хорошо в ней сохраняются, фактор VIII быстро разрушается. В процессе хранения цельной крови метаболизм эритроцитов и плазменных белков нарушается, результатом чего являются химические изменения плазмы, такие как повышение содержания в ней молочной кислоты, калия и аммиака и снижение рН.
Определение группы крови и перекрестная проба на совместимость. Серологическое определение совместимости крови донора и реципиента по группам А, В, 0 и резус-фактору (Rh) относится к стандартной процедуре. Как правило, Rh-отрицательным больным должна переливаться только Rh-отрицательная кровь. У пациентов, которым производятся повторные переливания крови, сыворотка для анализа должна быть взята не ранее, чем за 48 ч до проведения перекрестной пробы на совместимость. Если известно, что у предполагаемого реципиента кровь группы А или В, предпочтительной является группа А.
Свежая цельная кровь. Этим термином обозначают кровь, переливаемую в первые 24 ч после ее забора у донора.
Эритроцитарная масса и криоконсервированные эритроциты. Эрит-роцитарная масса составляет примерно 70% от объема цельной крови. Использование криоконсервированных эритроцитов значительно снижает риск переливания крови с антигенами, к которым больной был ранее сенсибилизирован.
Выживаемость эритроцитов ири таких трансфузиях выше, при этом обеспечивается поддержание нормальных концентраций АТФ и 2,3-ДФГ.
Тромбоцитарные массы. Переливание этих препаратов должно производиться при:
Тромбоцитопении, связанной с массивной кровопотерей, возмещенной консервированной кровью;
Тромбоцитопении, связанной с неадекватной продукцией тромбоцитов;
Качественных изменениях свойств тромбоцитов.
Изоантитела выявляются примерно у 5% больных после 1-10 трансфузий, у 20% - после 10-20 и у 80% больных, перенесших более 100 трансфузий. Переливание тромбоцитарной массы, подобранной по HLA, сводит проблему к минимуму.
Свежезамороженная плазма и плазмозаменители. Для того чтобы факторы V и VIII были активными, требуется переливание свежей или свежезамороженной плазмы. Риск возникновения у реципиента гепатита такой же, как и при переливании цельной крови или эритроцитарной массы. В неотложных ситуациях должен переливаться Рингер-лактат в объеме, в 2-3 раза превышающем рассчитанный объем кровопотери. Переливание декстранов или Рингер-лактата вместе с альбумином можетприменяться для быстрого увеличения объема циркулирующей-плазмы.
Концентраты. Антигемофильные концентраты изготавливаются из плазмы, при этом их эффект в 20-30 раз превышает таковой после применения свежезамороженной плазмы. Простейшим концентратом фактора VIII является плазменный криопреципитат.
Альбумин также может использоваться как концентрат (25 г по своему осмотическому потенциалу эквивалентны 500 мл плазмы) с тем преимуществом, что при этом реципиент не рискует быть зараженным гепатитом.
Показания для возмещения крови или ее элементов
Возмещение объема. Наиболее частым показанием для гемотрансфузии у хирургических больных является восстановление циркулирующего объема крови. Для оценки кровопотери может быть использован показатель гематокрита, но после массивной кровопотери требуется до 72 ч, чтобы в крови установилось новое равновесие.
Обычно у человека рефлекторные механизмы позволяют организму приспособиться к умеренной потере крови. Выраженная гипотония развивается только после потери примерно 4б% объема крови. Кровопотеря во время операции может быть оценена путем взвешивания салфеток. Измеренная разница между их влажной и сухой массами составляет около 70% от
Улучшение возможности крови по транспортировке кислорода.
Трансфузии должны применяться только тогда, когда вследствие возникшей анемии содержащееся в крови количество эритроцитов оказывается адекватным состоянию больного. В принципе, увеличение содержания гемоглобина выше 70-80 г/л дает незначительный дополнительный эффект. Заменитель цельной крови Fluosol-DA обеспечивает транспортировку кислорода, причем он не содержит продуктов переработки крови.
Возмещение факторов свертывания. Инфузии тромбоцитар-ных масс или факторов свертывания крови могут потребоваться при лечении некоторых геморрагических состояний. Свежезамороженная плазма используется для лечения коагулопатий у больных с заболеваниями печени, но ete эффективность, крайне низка. Упорное повторение тестов на ПВ и ПТВ в ожидании эффекта от свежезамороженной плазмы не может быть оправдано. Если требуется фибриноген, его содержание в плазме должно поддерживаться на уровне, превышающем 1 г/л.
Массивные гемотрансфузии. Этим термином обозначаются однократные переливания более 2500 мл крови или более 5000 мл за 24 ч. При таких гемотрансфузиях может встретиться масса проблем, таких как тромбоцитопения, ухудшение функции тромбоцитов, дефицит факторов V, VIII и XI и накопление в крови кислоты, используемой для консервирования крови. При массивных гемотрансфузиях следует пользоваться подогревателем, чтобы переливаемая кровь была теплой, поскольку гипотермия может привести к снижению сердечного выброса и ацидозу.
Осложнения
Гемолиз, связанный с переливанием несовместимой крови, обычно проявляется чувством тепла и боли в месте расположения иглы или катетера, покраснением лица, болью в области поясницы и сжимающей болью в груди. Помимо этого, у пациента могут развиться озноб, лихорадка и нарушения дыхания. У больных, находящихся под наркозом, двумя признаками гемолиза являются патологическая кровоточивость и прогрессирующая, гипотония при адекватном возмещении кровопотери. Проявления гемолиза заключаются в возникновении олигурии, гемоглобинурии, гипотонии, желтухи, тошноты и рвоты.
Летальность при гемотрансфузионных конфликтах высока. Даже при подозрении на возникновение конфликта переливание крови должно быть немедленно прекращено. Образцы крови реципиента и донора должны быть направлены для сравнения с предтрансфузионными образцами. Должен быть организован мониторинг функции почек: поражение почек определяется по темпам выделения мочи и уровню рН. Создание щелочной реакции в мочевом фильтрате предотвращает преципитацию гемоглобина в просветах почечных канальцев. 1:1000
Лихорадочные и аллергические реакции. Эти реакции встречаются примерно в 1% случаев гемотрансфузий. Они проявляются сыпью и лихорадкой, возникающими через 60-90 мин после начала переливания крови. Иногда аллергические реакции могут быть крайне тяжелыми и протекать в форме анафилактического шока. Лечение заключается во введении антигис-таминных препаратов, адреналина и стероидов, в зависимости от тяжести реакции.
Инфицирование. Посттрансфузионный вирусный гепатит принадлежит к наиболее частым фатальным осложнениям гемотрансфузий. Также может произойти передача других вирусных (цитомегаловирусы, вирус иммунодефицита человека и др.) и различных бактериальных инфекций.
Другими, менее серьезными, осложнениями являются:
Эмболия: 4 порции крови, объемом менее 200 мл, обычно хорошо переносятся больными;
Перегрузка объемом: риск для больного определяется наличием функциональных резервов миокарда;
Бактериальный сепсис: преобладают грамотрицательные микробы и Pseudomonas;
- тромбофлебит: чаще встречается при продолжительных инфузиях.
форез
Лабораторная диагностика нарушений системы гемостаза является одной из самых дорогостоящих в лабораторной практике. Выполнение всех возможных тестов для уточнения характера нарушений для всех пациентов - практически недоступная задача. Поэтому чрезвычайно важно соблюдать этапность проведения тестов, исходить из клинических данных и анамнеза пациента.
На первом этапе для уточнения направленности нарушений необходимо провести тесты, отражающие состояние целых звеньев системы гемостаза. Поскольку в разных лабораториях при анализе гемостаза преследуются разные цели, перечень тестов, входящих в гемостатический скрининг для данной лаборатории, может отличаться от такового в дру-
гих лабораториях. Однако существует набор тестов, традиционно называемых (и рекомендуемых) скри-нинговыми для диагностики состояния системы гемостаза. Обычно к ним относят определение времени кровотечения и несколько тестов, оценивающих состояние плазменного звена гемостаза, которые входят как основной компонент в понятие коа-гулограммы. Наиболее полно этапность разработана для диагностики геморрагических нарушений. Скрининговые тесты:
Время кровотечения.
Количество тромбоцитов.
Протромбиновое время (по Квику).
Тромбиновое время и/или фибриноген.
Для пациентов с тромботическими заболеваниями адекватного скрининга для диагностики нарушений системы гемостаза не разработано. Имеет смысл проведение исследования наиболее значимых маркеров тромбофилии, о которых будет говориться ниже. Однако есть возможность контроля активности самого процесса патологического тромбообразования на основе анализа концентрации маркеров тромбообразования.
Скрининговые тесты на состояние внутреннего и внешнего каскада активации протромбиназы позволяют выявлять нарушения со стороны факторов-субстратов, кофакторов, ингибиторов каскада свертывания, а также действие некоторых
лекарственных препаратов или аутоантител. Основным тестом на состояние внутреннего каскада свертывания плазмы является АЧТВ, на состояние внешнего каскада - ПВ. Их диагностическое значение представлено в табл. 17 и на рис. 94.
Несмотря на то что в тестах АЧТВ и ПВ участвует большинство плазменных факторов, далеко не во всех случаях при патологии того или иного звена или действии лекарственных препаратов эти показатели меняются (табл.
18). Коагу-лограмма - это комплексный анализ по многим тестам, совокупность которых может позволить определить конкретную причину нарушения свертывания крови.
Таблица 17
Рис. 94. Факторы, влияющие на результаты скрининговых тестов АЧТВ и ПВ. Звездочкой зависимые факторы, на которые влияют антикоагулянты непрямого действия
Обеспечение диагностики нарушений гемостаза в КДЛ
Таблица 18
Изменение А ЧТВ и ПВ при патологии отдельных компонентов плазменного звена гемостаза
и влиянии некоторых лекарственных средств
В названии АЧТВ (иногда его обозначают как активированное парциальное тромбопластиновое время, АПТВ) слово «частичное», или «парциальное», указывает на то, что в тесте используются реагенты, содержащие фосфолипиды, а не тканевые факторы (в этом отличие от ПВ, где используется тканевой тромбопластин). Факторы и взаимные влияния некоторых из них на АЧТВ представлены на рис. 95.
АЧТВ используется как скрининговый тест для оценки внутреннего каскада свертывания плазмы, скрининговой диагностики волчаночного антикоагулянта и слежения за антикоагулянт-ным действием гепаринов. АЧТВ - более значимый тест для первичного выявления патологии,
чем ПВ, так как выявляет относительно часто встречающуюся гемофилию А и В (дефицит факторов VIII и IX соответственно) и наличие волчаночного антикоагулянта.
Важнейшие скринирующие показатели, характеризующие первичный гемостаз:
ü проба жгута (петехии не образуются или их число не более 10 в круге, а размеры не более 1 мм в диаметре);
ü количество тромбоцитов ((150-450)×10 9);
ü время кровотечения по Айви или по Дюке (2-4 мин).
Клинические тесты характеризуют вторичный гемостаз. Их результаты норме.
1. Время свертывания по Ли-Уайту: Неселиконированная пробирка 37 0 С – 5-7 мин, 20-25 0 С – 6-11 мин, силиконнированная - 37 0 С – 15-25 мин, 20-25 0 С – 15-35 мин;
2. Протромбоцитарный индекс (ПТИ) каппилярной крови, характеризует вторую фазу свертывания – образование тромбина. Норма: 93%-107%;
Состав плазмы крови. Органические вещества плазмы.
Плазма представляет собой жидкую часть крови желтоватого цвета, слегка опалесцирующую, в состав которой входят различные соли (электролиты), белки, липиды, углеводы, продукты обмена, гормоны, ферменты, витамины и растворенные в ней газы.
Состав плазмы отличается лишь относительным постоянством и во многом зависит от приема пищи, воды и солей. В то же время концентрация глюкозы, белков, всех катионов, хлора и гидрокарбонатов удерживается в плазме на довольно постоянном уровне и лишь на короткое время может выходить за пределы нормы. Значительные отклонения этих показателей от средних величин на длительное время приводят к тяжелейшим последствиям для организма, зачастую несовместимым с жизнью. Содержание же других составных элементов плазмы – фосфатов, мочевины, мочевой кислоты, нейтрального жира может варьировать в довольно широких пределах, не вызывая расстройств функции организма. В общей сложности минеральные вещества плазмы составляют около 0,9%. Содержание глюкозы в крови 3,3-5,5 ммоль/л.
Важнейшей составной частью плазмы являются белки, содержание которых составляет 7-8% от массы плазмы. Белки плазмы - альбумины, глобулины и фибриноген. К альбуминам относятся белки с относительно малой молекулярной массой (около 70 000), их 4- 5%, к глобулинам - крупномолекулярные белки (молекулярная масса до 450 000) - количество их доходит до 3%. На долю глобулярного белка фибриногена (молекулярная масса 340 000) приходится 0,2-0,4%. С помощью метода электрофореза, основанного на различной скорости движения белков в электрическом поле, глобулины могут быть разделены на α-, β- и у-глобулины.
Осмолярность плазмы крови (определение, величина). Расположите в порядке уменьшения вклада в величину осмолярности следующие вещества: белки, глюкоза, натрий, бикарбонат.
Осмолярность плазмы крови – суммарное количество (концентрация) активных частиц (молекул, ионов и др.) в 1 литре плазмы. В норме 290±10мосмоль/кг=7,3 атм.=5600 мм рт. ст.
Вещества, расположенные в порядке уменьшения их вклада в величину осмолярности: натрий, бикарбонат, глюкоза, белки.
80. Общее количество белков в плазме крови. Виды белков плазмы и их содержание. Основные функции белков плазмы крови.
Белки (67-75 г/л), среди них альбуминов - 37-41 г/л, глобулинов - 30-34 г/л, фибриногена 3,0-3,3 г/л. Значение белков:
ü обеспечивают коллоидно-осмотическое (онкотическое) давление (25-30 мм рт. ст.);
ü образуют иммунные антитела;
ü участвуют в процессе свертывания крови (фибриноген и другие плазменные факторы свертывания крови);
ü обеспечивают вязкость крови;
ü регулируют рН крови (белковый буфер);
ü выполняют транспортную функцию.
Альбумины составляют 50-60 % от общего количества белков плазмы крови, образуются в печени и костном мозге. Они обладают высокой гидрофильностью, играют главную роль в создании онкотического давления крови, выполняют транспортную функцию за счет большого числа в них активных полярных диссоциированных групп (связывают и переносят различные вещества, в частности гормоны, лекарства), выполняют также питательно-пластическую функцию, так как являются резервным белком при голодании.
Глобулины составляют 35-40 % от общего количества белков. В состав глобулинов входят: 1) липоидный компонент - липопротеиды; 2) углеводный компонент - гликопротеиды; 3) металлы - металлопротеиды. Значение глобулинов состоит в том, что они выполняют защитную функцию, р- и у-глобулины являются источником образования иммунных антител, образующихся в ответ на поступление в организм чужеродных белков.
Онкотическое (коллоидно-осмотическое) давление плазмы крови (определение, от чего зависит, величина в норме). Роль онкотического давления в обмене жидкости между кровью и тканями.
Онкотическое давление является частью осмотического и зависит от содержания крупномолекулярных соединений (белков) в растворе. Хотя концентрация белков в плазме довольно велика, общее количество молекул из-за их большой молекулярной массы относительно мало, благодаря чему онкотическое давление не превышает 30 мм ртутного столба. Онкотическое давление в большей степени зависит от альбуминов (80% онкотического давления создают альбумины), что связано с их относительно малой молекулярной массой и большим количеством молекул в плазме.
Онкотическое давление играет важную роль в регуляции водного обмена. Чем больше его величина, тем больше воды удерживается в сосудистом русле и тем меньше ее переходит в ткани и наоборот. Онкотическое давление влияет на образование тканевой жидкости, лимфы, мочи и всасывание воды в кишечнике. Поэтому кровезамещающие растворы должны содержать в своем составе коллоидные вещества, способные удерживать воду.
Изменение распределения жидкости между кровью и тканями при гипопротеинемии. Причину этих изменений.
Гипопротеинемия – снижение содержания белков в плазме крови→ снижение онкотического давления крови→нарушение реабсорбции на венозном конце капилляра→жидкость в значительных количествах переходить в ткани – отеки.
Вязкость крови. Основные факторы, влияющие на величину вязкости.
Вязкость крови определяется по отношению к вязкости воды и соответствует 4,5 - 5,0. Вязкость крови зависит главным образом от содержания эритроцитов и в меньшей степени от белков плазмы . Вязкость венозной крови несколько больше, чем артериальной, чтообусловлено поступлением в эритроциты СО 2 , благодаря чему незначительно увеличивается их размер. Вязкость крови возрастает при опорожнении депо крови, содержащей большее число эритроцитов. Вязкость плазмы не превышает 1,8 - 2,2. При обильном белковом питании вязкость плазмы, а следовательно, и крови может повышаться.
Факторы, влияющие на величину вязкости:
1. количество форменных элементов;
2. количество эритроцитов.